Czy amyloidozy można leczyć?
Amyloidozy można i powinno się leczyć, jednak postępowanie jest zależne od podtypu choroby. W przypadku amyloidozy AA należy zwalczać stan zapalny, który spowodował jej rozwój. W amyloidozie AL leczeniem z wyboru jest chemioterapia, na temat której więcej informacji zamieszczono poniżej. Nie wolno zapominać o leczeniu wspomagającym – bardzo ważnym we wszystkich typach schorzenia, nakierowanym na ochronę funkcji uszkodzonych narządów (p. niżej).
Leczenie amyloidozy
Leczenie amyloidozy przebiega dwutorowo. Z jednej strony obejmuje łagodzenie objawów celem utrzymania dobrej jakości życia pacjentów, z drugiej – terapię mającą na celu zahamowanie produkcji białka amyloidowego. Metody leczenia obecnie proponowane mogą zmienić naturalny przebieg choroby pod warunkiem, że zostaną one wdrożone zanim nastąpi nieodwracalne uszkodzenie narządów. Dla skuteczności terapii kluczowe znaczenie ma wczesne postawienie diagnozy, właściwe wytypowanie amyloidu, włączenie odpowiedniego leczenia choroby podstawowej dostosowanego do stopnia ryzyka, ścisła obserwacja oraz leczenie wspomagające. Postać zlokalizowana amyloidozy wymaga radioterapii lub zabiegu chirurgicznego, amyloidoza uogólniona natomiast- leczenia systemowego.
Leczenie amyloidozy AL
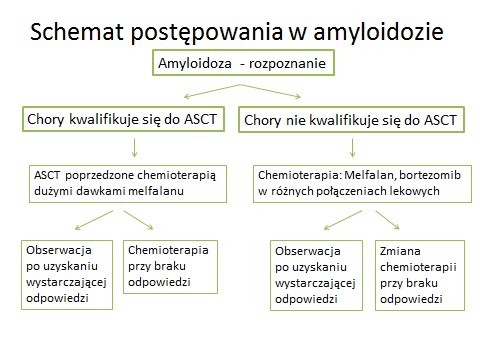
Celem leczenia w tym podtypie jest zniszczenie klonu plazmocytów produkujących białko monoklonalne przekształcane do amyloidu. Sposób leczenia jest uzależniony od stanu ogólnego pacjenta, wieku chorego, objawów klinicznych, liczby zajętych narządów i stopnia ich niewydolności (ze szczególnym naciskiem na ocenę funkcji serca). Najważniejsze kryteria brane pod uwagę przed wdrożeniem leczenia to: stopień sprawności chorego oraz wskaźniki sercowe (wspomniane wcześniej troponina i NT-proBNP). Do najskuteczniejszej, ale też najbardziej agresywnej metody leczenia- wysokodawkowanej chemioterapii z następczym autologicznym przeszczepieniem komórek macierzystych szpiku (ASCT) – kwalifikuje się pacjentów w dobrym stanie ogólnym, bez poważnego uszkodzenia serca. W części przypadków, jeśli w szpiku stwierdza się zwiększony odsetek plazmocytów >10% leczenie rozpoczyna się od chemioterapii, a do zabiegu ASCT przystępuje po kilku miesiącach, po zmniejszeniu nacieku w szpiku. Pozostałym pacjentom, niekwalifikującym się do ASCT, proponuje się chemioterapię opartą na lekach stosowanych w szpiczaku. Nie ma obecnie jednego schematu określanego mianem najbardziej skutecznego. Najczęściej stosuje się schemat melfalan z deksametazonem – od niedawna „złoty standard” leczenia amyloidozy. Część pacjentów otrzymuje chemioterapię opartą na nowych lekach, np. schematy z bortezomibem. Należy pamiętać, że u chorych z uszkodzonym sercem istnieje większe ryzyko powikłań sercowych związanych z tym ostatnim lekiem.
W amyloidozie badane są także inne leki stosowane dotychczas w szpiczaku. Należą do nich między innymi leki immunomodulujące takie jak lenalidomid. Ostrożność w ich wprowadzaniu jest spowodowana między innymi większym ryzykiem działań niepożądanych niż w szpiczaku.
Najnowsze badania dotyczące przeciwciał monoklonalnych skierowanych między innymi przeciw samemu amyloidowi dostarczają obiecujących wyników, aczkolwiek na ostateczne rezultaty należy jeszcze poczekać.
Niektórzy pacjenci, z zajęciem serca w przebiegu amyloidozy AL, do stosowanych schematów leczenia mają dołączaną doksycyklinę. Jest to antybiotyk z grupy antracyklin o udowodnionym dodatkowym ochronnym działaniu na serce w tej grupie chorych.
Co jeśli leczenie nie zadziała lub choroba nawróci?
W przypadku choroby nawrotowej lub opornej na leczenie adaptuje się różne schematy lekowe z terapii szpiczaka. Należą do nich zestawienia oparte na bortezomibie, lenalidomidzie, bendamustynie, a także nowych lekach takich jak daratumumab, pomalidomid czy ixazomib. Najnowsze leki dostępne są jedynie w ramach badań klinicznych.
Skąd wiadomo, że leczenie amyloidozy AL Jest skuteczne?

Odpowiedź na leczenie bada się kilkoma metodami.
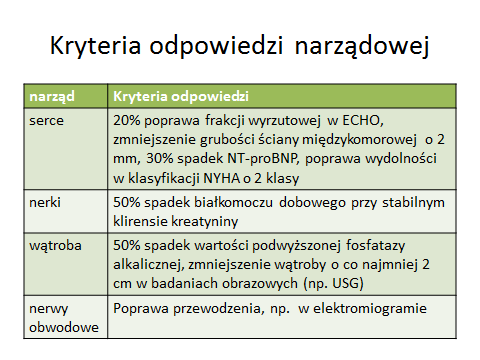
Odpowiedź hematologiczna świadczy o tym, czy i w jakim stopniu udało się wyeliminować patologiczne plazmocyty i przez to zahamować produkcję białka monoklonalnego przekształcanego do amyloidu. Kryteria odpowiedzi przedstawione zostały w tabeli powyżej. Ze względu na to, że w amyloidozie dochodzi do poważnego uszkodzenia różnych narządów, równie ważna jest ocena skuteczności leczenia w zakresie ich funkcjonowania. Co prawda nie da się całkiem cofnąć zmian, które już się dokonały, ale najskuteczniejsze leczenie, czyli ASCT (autologiczne przeszczepienie komórek macierzystych szpiku) może je odwrócić nawet o 65%. Są różne sposoby oceny odpowiedzi narządowej, niektóre z nich umieszczono w tabeli poniżej.
Leczenie innych postaci amyloidozy
Lek bezpośrednio wpływający na kumulowanie się złogów w amyloidozie AA jest obecnie w sferze badań. Największy nacisk w terapii kładzie się na usunięcie przyczyny powstawania amyloidu SAA, czyli przewlekającego się stanu zapalnego.
W amyloidozie AF badane są leki tzw. stabilizatory białek amyloidu (diflunisal, tafamidis), zapobiegające przekształcaniu się prawidłowego białka TTR do amyloidu. W niektórych sytuacjach rozważa się przeszczepienie wątroby.
Postępowanie w amyloidozie starczej jest ukierunkowane głównie na łagodzenie jej objawów, jednak obserwuje się także pewną skuteczność diflunisalu lub tafamidisu.
W przypadku zajęcia serca w amyloidozie AF i AS podaje się także doksycyklinę.
Przeszczepianie narządów
Przeszczepienie narządów w miejsce tych nieodwracalnie zniszczonych przez amyloidozę jest technicznie możliwe. Jednak rozważane jest wówczas, gdy po zastosowanym leczeniu hematologicznym opisanym pokrótce powyżej uzyskano co najmniej bardzo dobrą częściową odpowiedź hematologiczną hematologiczną (z angielskiego: very good partial response- VGPR). W innej sytuacji ryzyko, że przeszczepiony organ zostałby szybko zniszczony przez chorobę, jest zbyt wysokie. Przeszczepienie serca to poważna procedura, może być zaproponowana jedynie młodym pacjentom. Znacznie częściej wykonuje się transplantacje nerek. Podejmowane są też próby przeszczepienia wątroby, ale tu efekty, poza amyloidozą wrodzoną, są znacznie gorsze.
Jak długo można żyć z tą chorobą?
W przypadku nieleczonej amyloidozy AL przeżycie jest krótkie i wynosi około rok, a przy poważnym uszkodzeniu serca nawet 6 miesięcy. Przy zastosowaniu leczenia wydłuża się dwukrotnie. Należy pamiętać, że im wcześniej zostanie postawione rozpoznanie i wdrożone leczenie, tym większe są szanse na długie przeżycie.
W amyloidozie AA średnie przeżycie przekracza 10 lat. Wygaszenie stanu zapalnego zatrzymuje lub spowalnia proces odkładania się amyloidu co znacząco poprawia rokowanie.
W amyloidozie AF przeciętne przeżycie ocenia się na 5-15 lat od chwili postawienia diagnozy.
Czy można się wyleczyć z amyloidozy?
Rokowanie w tej chorobie w głównej mierze zależy od stopnia uszkodzenia narządów. Czynnikiem w największym stopniu determinującym losy chorych jest stan serca, gdyż on decyduje o tym, jak intensywnie można leczyć pacjentów. U niektórych chorych możliwe jest wyleczenie, u części zaś częściowe odwrócenie lub zatrzymanie procesu chorobowego.
Leczenie chorób współistniejących
Nie wolno przerywać leczenia innych chorób. Ponieważ niektóre lekarstwa mogą zakłócać działanie chemioterapii, trzeba poinformować prowadzącego hematologa o swoich schorzeniach i przyjmowanych lekach, również tych zażywanych w niedawnej przeszłości. Najlepiej sporządzić listę leków (zawierającą nazwy i dawkowanie) i nosić ją przy sobie.
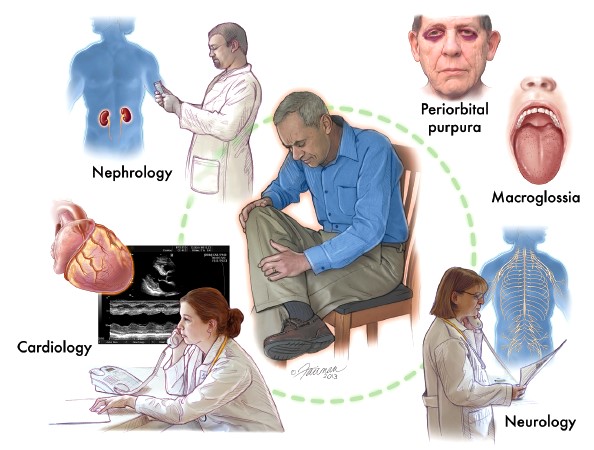
Leczenie powikłań narządowych – współpraca specjalistów wielu dziedzin medycyny
Poza postaciami ograniczonymi do jednego narządu pacjenci z amyloidozą, z uwagi na rozległe problemy zdrowotne, wymagają współpracy specjalistów z różnych dziedzin medycyny.
 Źródło: http://www.amyloidosissupport.org/AmyloidAware_Booklet.pdf
Źródło: http://www.amyloidosissupport.org/AmyloidAware_Booklet.pdf
W przypadku uszkodzenia nerek konieczna jest opieka nefrologa, który zależnie od stadium choroby dostosowuje leki, zaleca odpowiednie spożycie dobowe płynów i ograniczenie soli w diecie. Najważniejsza grupa leków mająca zastosowanie w leczeniu wspomagającym uszkodzenia nerek z powodu amyloidozy to diuretyki (leki moczopędne). Udowodniono też skuteczność niektórych leków z grupy inhibitorów konwertazy angiotensyny (ACEi) w redukcji białkomoczu, jednak w przypadku współistniejącej amyloidozy serca leki te powinny być stosowane ostrożnie. W pewnych przypadkach konieczne jest wdrożenie leczenia nerkozastępczego, czyli dializ. Dużym wyzwaniem dla nefrologa jest prowadzenie dializ u pacjentów z jednoczesnym uszkodzeniem nerek i serca, bowiem w tych przypadkach częściej obserwuje się hipotensję (znaczne spadki ciśnienia tętniczego krwi).
Przy uszkodzeniu serca warto zasięgnąć opinii kardiologa, który pomoże wyeliminować preparaty potencjalnie szkodliwe przy tym rodzaju kardiomiopatii, zaleci odpowiedni dla pacjenta zestaw leków i zleci badania w kierunku dodatkowych czynników ryzyka sercowo-naczniowego (lipidogram, poziom glukozy we krwi). Należy podkreślić, iż prawie wszystkie leki rutynowo stosowane w niewydolności serca, z wyjątkiem diuretyków, są nieskuteczne i mogą nawet nasilić objawy. Spośród leków kardiologicznych największe znaczenie mają leki moczopędne chroniące przed przewodnieniem organizmu (mogącym doprowadzić do nasilenia objawów niewydolności krążenia), a także ostrożnie stosowane leki kontrolujące rytm serca (w przypadku zaburzeń związanych z uszkodzeniem układu bodźcoprzewodzącego).
W sytuacji nacieków w przewodzie pokarmowym ważne mogą być zalecenia gastroenterologa w zakresie stosowania środków zapierających lub leków o działaniu łagodnie przeczyszczającym (w zależności od objawów- biegunki, zaparcia). W związku z zaburzeniami wchłaniania pokarmów, wskazane jest zastosowanie dodatkowego leczenia żywieniowego, z suplementacją witamin. W przypadku wyniszczenia białkowo-energetycznego konieczne jest włączenie żywienia pozajelitowego. Obfite krwawienia z przewodu pokarmowego lub niedrożności powinny być zaopatrzone przez chirurga.
Przy uszkodzeniu układu nerwowego zaleca się opiekę neurologa. Może on zalecić preparaty witaminowe wspomagające regenerację uszkodzonych nerwów, leki przeciwbólowe, a także tzw. koanalgetyki, czyli preparaty niebędące typowymi lekami przeciwbólowymi, ale mogące w pewnych warunkach wywierać działanie przeciwbólowe albo nasilać efekt analgetyków. Należą do nich m.in. środki stosowane w padaczce, stanach depresyjnych.
W wielu przypadkach istotną rolę odgrywa właściwa rehabilitacja.
Źródło: na podstawie Jurczyszyn A., Olszewska-Szopa M, Kostkiewicz M., Suska A., Jędrzejczak WW, Jamroziak K. „Amyloidoza. Poradnik dla pacjentów” 2018


