
Do czasu rejestracji daratumumabu w leczeniu 1. linii chorych na amyloidozę AL terapia skojarzona bortezomibem, cyklofosfamidem i deksametazonem (CyBorD) pozostawała standardem leczenia dla kwalifikujących się do procedury autologicznej transplantacji krwiotwórczych komórek macierzystych (autoHSCT). Wprowadzenie nowych grup leków przeciwnowotworowych, niebędących chemioterapią, skłania do postawienia pytania o jej rolę w terapii.
Białko monoklonalne może być odpowiedzialne za kilka podtypów uszkodzenia nerek, a rodzaj nefropatii wynika z strukturalnych i fizykochemicznych właściwości produkowanych monoklonalnych przeciwciał. Nefropatia wałeczkowa (,,nerka szpiczakowa’’), amyloidoza nerek oraz choroba depozytowa łańcuchów lekkich należą do najczęściej występujących nefropatii związanych z wydzielaniem łańcuchów lekkich. U większości pacjentów stwierdza się jeden z mechanizmów patogenetycznych, natomiast zdarzają się również przypadki, w których dwa rodzaje współistnieją ze sobą. Najczęściej dotyczy to nefropatii wałeczkowej z chorobą depozytową łańcuchów lekkich (LCDD) – 37% pacjentów z LCDD. Dużo rzadziej występującą kombinacją jest współistnienie amyloidozy nerek z LCDD – występuje u 3% pacjentów ze szpiczakiem plazmocytowym (MM), u których wykonano biopsję nerki i u 3-13% pacjentów z LCDD.

W czasopiśmie Leukemia ukazały się wyniki retrospektywnej analizy z National Amyloidosis Centre w Wielkiej Brytanii dotyczącej rokowania chorych w zależności od czasu wystąpienia wznowy amyloidozy łańcuchów lekkich (AL). Do analizy włączono wszystkich pacjentów leczonych w 1. linii bortezomibem w latach 2010-2019. Z analizy wykluczano chorych z pierwotną opornością oraz tych, u których leczenie 2. linii włączone było z przyczyn innych niż progresja choroby. Analizowano wpływ rokowniczy wczesnej wznowy hematologicznej, definiowanej jako jej wystąpienie <24 miesięcy od zakończenia leczenia. Późną wznowę zdefiniowano jako jej wystąpienie po 24 miesiącach lub utrzymującą się do tego czasu odpowiedź na leczenie.

Historycznie transplantacja nerki u chorych na amyloidozę łańcuchów lekkich (AL) była przeciwwskazana ze względu na wysokie ryzyko nawrotu choroby w przeszczepie oraz złe rokowanie co do długoterminowego przeżycia. W ostatnich latach, dzięki rozwojowi terapii dających długotrwałe remisje, transplantacja nerki ponownie jest brana pod uwagę jako opcja leczenia nerkozastępczego alternatywna do dializoterapii. Dotychczas nie ma jednoznacznie ustalonych kryteriów kwalifikacji chorych do transplantacji. Ze względu na rzadkość choroby, zarówno ośrodki transplantacyjne jak i centra amyloidozy, mają niewielkie doświadczenie w opiece przed- i potransplantacyjnej tych chorych.

Amyloidoza łańcuchów lekkich (amyloidoza AL) jest rzadką chorobą wynikającą z produkcji źle uformowanych łańcuchów lekkich immunoglobulin, które następnie agregują i odkładają się w narządach, prowadząc do ich niewydolności. Najczęściej zajmowanymi narządami są nerki i serce. Prognozy dla pacjentów są niestety złe i aż 24% z nich umiera w przeciągu pierwszych 6 miesięcy od diagnozy, a jedynie 5-31% przeżyje 10 lat. Najlepszą metodą leczenia amyloidozy AL nadal pozostaje autologiczne przeszczepienie komórek krwiotwórczych, natomiast większość pacjentów nie kwalifikuje się do tej procedury z uwagi na liczne powikłania związane z chorobą i zły stan ogólny.

Kardiomiopatia amyloidowa (CA) jest rzadką chorobą. W dotychczasowych danych literaturowych jej częstość występowania szacuje się na <1/100000 osób. Przesiewowym badaniem do dalszej diagnostyki jest echokardiografia, która jest powszechnie dostępna. Stwierdzenie jednej z czerwonych flag w tym badaniu, czyli objawów charakterystycznych dla CA, powinno mieć odzwierciedlenie w pogłębieniu diagnostyki. W dobie nowych leków zarówno dla amyloidozy trantyretynowej (ATTR-CA), jak np. tafamidis, jak i amyloidozy łańcuchów lekkich (AL-CA), jak. np. daratumumab, bortezomib, rozpoznanie choroby we wczesnym jej etapie jest kluczowe dla istotnej poprawy rokowania chorych.

Amyloidoza łańcuchów lekkich (amyloidoza AL) jest spowodowana poprzez klon komórek plazmatycznych, który produkuje łańcuchy lekkie immunoglobulin. Odkładają się one następnie w postaci amyloidu w narządach takich jak serce czy nerki, powodując objawy związane z chorobą. Symptomy mogą również wynikać z upośledzenia funkcji układu odpornościowego, co w połączeniu z niewydolnością serca, białkomoczem czy zmniejszeniem wchłaniania w jelitach znacząco zwiększa ryzyko infekcji. Ponadto stosowane leczenie przeciwnowotworowe dodatkowo obniża prawidłowe funkcjonowanie układu odpornościowego. Skutkuje to jeszcze większym ryzykiem infekcji i ich komplikacji, między innymi gorszym przebiegiem COVID-19.

Amyloidozy są złożoną i rzadką grupą chorób, istotą jest gromadzenie się w tkankach organizmu nieprawidłowo uformowanych białek w postaci włókien, których organizm nie jest w stanie usunąć. Czasami złogi amyloidu ograniczone są tylko to jednego organu/miejsca w organizmie, niekiedy zaś stopniowo przyrastają i gromadzą się w wielu narządach, w dłuższej perspektywie prowadząc do pogorszenia ogólnego stanu zdrowia.

W kwietniowym numerze Blood Cancer Journal ukazały się wyniki przeprowadzonej w Mayo Clinic retrospektywnej analizy leczenia 2. linii chorych na amyloidozę łańcuchów lekkich (AL), którzy w pierwszej linii leczenia otrzymali autologiczne przeszczepienie krwiotwórczych komórek macierzystych (autoHSCT). Analizowano chorych, u których doszło do nawrotu choroby po wykonanym w okresie wrzesień 1997-lipiec 2019 autoHSCT.

Szanowni Państwo, Drodzy Czytelnicy
Z okazji Świąt Wielkanocnych składamy Państwu życzenia Miłości, Pokoju, Zdrowia i spokojnego czasu spędzonego w gronie Bliskich.

Skuteczność daratumumabu w leczeniu noworozpoznanej amyloidozy łańcuchów lekkich (AL) w badaniu 3 fazy ANDROMEDA. Dotychczas nie ma badań randomizowanych o jego skuteczności w chorobie nawrotowej/opornej. W literaturze dostępne są jedynie opisy przypadków, nie ma badań „real-life” obejmujących większą liczbę chorych. W marcu 2022 w czasopiśmie Journal of Personalized Medicine został opublikowany artykuł grupy badawczej szpiczaka z Toskanii (Regional Tuscan Myeloma Network). Badanie to miało charakter „real-life” i zostało przeprowadzone w 5 włoskich ośrodkach w okresie lipiec 2018-sierpień 2021. Do analizy włączono kolejnych chorych z potwierdzoną AL, niezależnie od współistniejącego rozpoznania szpiczaka plazmocytowego (MM).
Dotychczasowe badania wykazały, że chorzy na dyskrazje plazmocytowe odpowiadają gorzej na szczepienia przeciw COVID-19 w porównaniu do zdrowej populacji. Mierzone w tej grupie stężenia przeciwciał poszczepiennych były istotnie niższe. Dotyczy to również chorych na amyloidozę AL. W cytowanej pracy retrospektywnie oceniono przeciwciała przeciwko białka kolca wirusa SARS-CoV2 (anty-SARS-CoV2-S1) u chorych na amyloidozę AL (AL) po 2. dawce szczepienia. Z analizy wykluczano chorych z wywiadem przebytej infekcji SARS-CoV2 lub ze stwierdzonymi przeciwciałami przeciwko białku nukleokapsydu (anty-SARAS-CoV2-N). Serokonwersję po 2 dawce szczepienia definiowano jako indeks przeciwciał anty-SARS-CoV2-S1 ≥1. Chorych podzielono na 3 grupy, w zależności od miana przeciwciał: 1) silnie odpowiadający (anty-SARS-CoV2-S1 ≥100); 2) słabo odpowiadający (anty-SARS-CoV2-S1 w przedziale 1-99) i 3) nieodpowiadający (anty-SARS-CoV2-S1 <1).
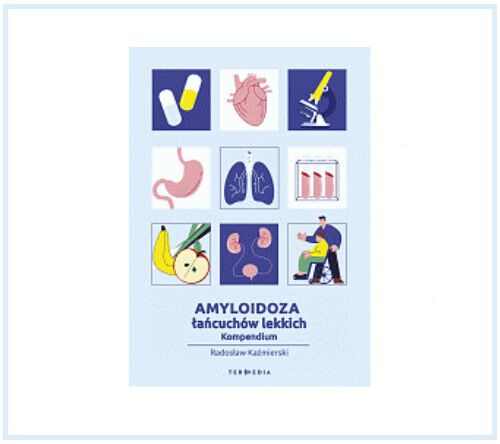
Nakładem Wydawnictwa Termedia ukazało się pierwsze wydanie książki „Amyloidoza łańcuchów lekkich. Kompendium” autorstwa prof. dr. hab. n. med. Radosława Kaźmierskiego.
Szacuje się, że niedobór żelaza (ID) występuje u około 50-62% chorych z niewydolnością serca. Spowodowany jest on zmniejszonym wchłanianiem w jelicie cienkim z powodu obrzęku jego ściany i sekwestracji żelaza w makrofagach. ID występuje niezależnie od frakcji wyrzutowej lewej komory (EF), natomiast jego częstość wzrasta wraz z pogarszaniem funkcji rozkurczowej. ID jest silnym, niezależnym wpływającym na śmiertelność chorych z niewydolnością serca.

O odysei diagnostycznej w jednej z chorób rzadkich, amyloidozie serca, opowiada prof. dr hab. n.med. Magdalena Kostkiewicz – specjalista kardiolog, specjalista chorób wewnętrznych, specjalista medycyny nuklearnej, kierownik Zakładu Medycyny Nuklearnej w Krakowskim Szpitalu Specjalistycznym im. Jana Pawła II, prof. w Klinice Chorób Serca i Naczyń UJ CM
